Diabetes mellitus (Zuckerkrankheit) ist ein Oberbegriff für verschiedene Erkrankungen, bei denen der Körper Probleme hat, den Blutzuckerspiegel zu regulieren. Die bekanntesten Formen sind Typ-1- und Typ-2-Diabetes. Diabetes ist weltweit eine der häufigsten Krankheiten – und die Zahl der Betroffenen nimmt stetig zu. In Deutschland sind rund sieben Millionen Menschen betroffen, was bedeutet, dass fast jeder Zwölfte an Diabetes leidet. Rund 93 % dieser Betroffenen haben Typ-2-Diabetes (BZgA, 2024). Trotz dieser weiten Verbreitung gibt es immer noch viele Missverständnisse und Irrtümer im Zusammenhang mit diesen Erkrankungen. Dabei sind gerade Aufklärung und Prävention entscheidend, um Diabetes wirksam zu bekämpfen. Dieser Artikel befasst sich mit acht wichtigen Mythen über Diabetes und erklärt sie mit handfesten Fakten, um so ein klares Verständnis der Erkrankungen zu fördern.
Typ-2-Diabetes entwickelt sich oft schleichend und die Betroffenen bemerken lange Zeit keine Symptome. Ein Bluttest kann jedoch Auffälligkeiten im Blutzuckerspiegel in einem frühen Stadium erkennen. Homed-IQ bietet die Möglichkeit, den eigenen Blutzuckerspiegel bequem von zu Hause aus zu testen, ohne einen Termin beim Arzt vereinbaren zu müssen. Der Blutzuckertest (HbA1c) misst den durchschnittlichen Blutzuckerspiegel der letzten drei Monate, wobei ein erhöhter HbA1c-Wert auf Prädiabetes oder Diabetes hinweisen kann. Alle Testergebnisse werden in ISO-zertifizierten Laboren ausgewertet, die auch von Arztpraxen und Kliniken genutzt werden.
Inhaltsübersicht
- Mythos 1: Diabetes wird nur durch den Verzehr von zu viel Zucker verursacht.
- Mythos 2: Nur übergewichtige Menschen bekommen Diabetes.
- Mythos 3: Diabetes betrifft nur ältere Menschen.
- Mythos 4: Keiner in meiner Familie hat Diabetes, also bekomme ich es auch nicht.
- Mythos 1 – 4 : Entstehung von Diabetes
- Mythos 5: Menschen mit Diabetes sollten körperliche Anstrengung vermeiden.
- Mythos 6: Diabetiker dürfen keine Kohlenhydrate essen.
- Mythos 7: Alle Diabetiker müssen Insulin spritzen.
- Mythos 8: Typ 2 Diabetes kann komplett geheilt werden, wenn man abnimmt und gesund lebt.
- Zusammenfassung
Mythos 1:
Diabetes wird nur durch den Verzehr von zu viel Zucker verursacht.
Der Konsum von zuckerhaltigen Lebensmitteln und Getränken verursacht nicht unbedingt direkt Diabetes. Aber um diesem Mythos auf den Grund zu gehen, ist es wichtig, zwischen den beiden Hauptformen – Diabetes Typ 1 und Typ 2 – zu unterscheiden.
Hierbei handelt es sich um eine Autoimmunerkrankung, bei der das Immunsystem die insulinproduzierenden Zellen in der Bauchspeicheldrüse zerstört. Das Hormon Insulin hat die Aufgabe, Zucker (Glukose) aus dem Blut in die Zellen zu schleusen. Folglich ist der Blutzuckerspiegel ohne Insulin dauerhaft erhöht. Diese Form von Diabetes tritt meist in der Kindheit oder Jugend auf und hat nichts damit zu tun, wie viel Zucker jemand gegessen hat (CDC, 2024).
Diese Erkrankung entwickelt sich aus einer Kombination mehrerer Risikofaktoren, die zur Insulinresistenz führen. Insulinresistenz bedeutet, dass die Körperzellen nicht mehr effizient auf Insulin reagieren und der Zucker nicht mehr effektiv in die Zellen gelangt. Dadurch bleibt der Blutzuckerspiegel dauerhaft erhöht, und wenn die Insulinresistenz fortschreitet, kann sich daraus ein Typ-2-Diabetes entwickeln. Der Zuckerkonsum spielt insofern eine Rolle, da eine übermäßige zuckerhaltige Ernährung Übergewicht begünstigen kann, was ein bedeutender Risikofaktor für Typ-2-Diabetes ist (siehe hierzu den nächsten Mythos). Studien haben gezeigt, dass der regelmäßige Konsum von zuckerhaltigen Getränken das Risiko, an Typ-2-Diabetes zu erkranken, um 13 % bis 30 % erhöhen kann (Julson, 2023).
Zucker sollte weniger als 10 % der täglichen Energiezufuhr ausmachen, was bei einem durchschnittlichen Erwachsenen mit 2.000 Kalorien pro Tag einer Höchstmenge von 50 g Zucker entspricht (WHO, 2015). Eine gesunde und ausgewogene Ernährung ist wichtig, um Diabetes vorzubeugen. Dennoch ist Zucker allein nicht die Ursache von Diabetes, sondern das Ergebnis eines Zusammenspiels mehrerer Risikofaktoren (Cleveland Clinic, 2024).
Mythos 2:
Nur übergewichtige Menschen bekommen Diabetes.
Dieser Mythos kann zu der gefährlichen Annahme führen, dass Menschen mit einem gesunden Körpergewicht nicht an Diabetes erkranken können, doch auch normalgewichtige Menschen können Diabetes entwickeln oder bereits daran erkrankt sein.
Übergewicht und Fettleibigkeit spielen bei der Entstehung von Typ-1-Diabetes eine untergeordnete Rolle, da diese Krankheit hauptsächlich durch eine Autoimmunreaktion verursacht wird. Es gibt jedoch Hinweise darauf, dass ein höherer Body-Mass-Index (BMI) im Jugendalter mit einem erhöhten Risiko für die Entwicklung von Typ-1-Diabetes verbunden sein kann. Der Body-Mass-Index (BMI), ein Maß, das das Verhältnis von Gewicht zu Körpergröße angibt. Für Menschen, die bereits an Typ-1-Diabetes erkrankt sind, ist ein gesundes Gewicht wichtig, da es die Blutzuckerkontrolle erleichtert und das Risiko von Komplikationen verringert (CDC, 2024).
Übergewichtige Menschen haben ein siebenmal höheres Risiko, an Typ-2-Diabetes zu erkranken als Menschen mit einem gesunden Gewicht. Dieser Risikofaktor kann etwa 80-85 % des Gesamtrisikos für die Entwicklung von Typ-2-Diabetes ausmachen. Ein Body-Mass-Index (BMI) von etwa 25 gilt als Risikofaktor für Typ-2-Diabetes (Yashi& Daley, 2023). Allerdings spielt nicht nur das Gewicht eine Rolle, sondern auch die Verteilung des Körperfetts. Vor allem Fettansammlungen im Bauchbereich fördern eine Insulinresistenz, bei der die Körperzellen weniger empfindlich auf Insulin reagieren. So können auch normalgewichtige Menschen an Typ-2-Diabetes erkranken, insbesondere wenn sie eine genetische Veranlagung, vermehrte Fettansammlungen im Bauchbereich oder andere Risikofaktoren aufweisen (Gujral & Narayan, 2019). Deshalb sollten auch Menschen mit einem normalen Körpergewicht regelmäßig Ihren Blutzucker überprüfen lassen.
Mythos 3:
Diabetes betrifft nur ältere Menschen.
Typ-1-Diabetes wird zwar meist im Kindes- oder Jugendalter diagnostiziert, kann aber in jedem Alter auftreten, auch bei älteren Erwachsenen. Dennoch ist diese Form bei älteren Menschen seltener (CDC, 2024).
Typ-2-Diabetes wurde lange Zeit als eine Erkrankung angesehen, die vor allem ältere Menschen betrifft, da sie besonders häufig bei Erwachsenen über 45 Jahren diagnostiziert wird. Allerdings zeigt sich zunehmend, dass auch jüngere Menschen betroffen sind. In Deutschland ist die Prävalenz von Typ-2-Diabetes bei Kindern und Jugendlichen in den letzten Jahren stetig gestiegen (RKI, 2024). Ein wesentlicher Faktor hierbei könnte unter anderem die mangelnde körperliche Aktivität sein, da etwa 75 % der Kinder und Jugendlichen in Deutschland als körperlich inaktiv gelten (RKI, 2024).
Mythos 4:
Keiner in meiner Familie hat Diabetes, also bekomme ich es auch nicht.
Sowohl Typ-1- als auch Typ-2-Diabetes haben eine genetische Komponente, aber dies allein bestimmt nicht, ob man die Krankheit entwickelt.
Das Risiko, an Typ-1-Diabetes zu erkranken, liegt bei Menschen ohne familiäre Vorbelastung bei etwa 0,4 %, kann jedoch auf bis zu 30 % steigen, wenn beide Elternteile betroffen sind. Diese Krankheit kann auch ohne familiäre Vorbelastung auftreten, z. B. durch genetische Mutationen, wenn auch selten (Cleveland Clinic, 2022).
Bei Typ-2-Diabetes ist die genetische Veranlagung stärker ausgeprägt, da eine Vielzahl von Genen betroffen sein kann. Etwa 80-90 % der Menschen mit Typ-2-Diabetes haben ein Familienmitglied mit der Erkrankung. Trotzdem entwickelt sich Diabetes oft durch eine Kombination aus genetischer Veranlagung und umwelt- oder lebensstilbedingten Auslösern wie ungesunde Ernährung, Bewegungsmangel und Übergewicht. Auch Menschen ohne familiäre Vorbelastung können Diabetes entwickeln, wenn diese Risikofaktoren vorliegen (MedlinePlus, 2023).
Mythos 1 – 4 : Entstehung von Diabetes
Viele Mythen über Diabetes beschäftigen sich mit der Frage, wie die Erkrankungen entstehen. Hierzu ist es wichtig zu wissen, dass Typ-1- und Typ-2-Diabetes unterschiedliche Ursachen und Risikofaktoren haben. Vor allem beim Typ-2-Diabetes spielen die Entstehung und das Zusammenspiel verschiedener Risikofaktoren eine entscheidende Rolle. Die folgende Abbildung zeigt die wichtigsten Risikofaktoren im Überblick:
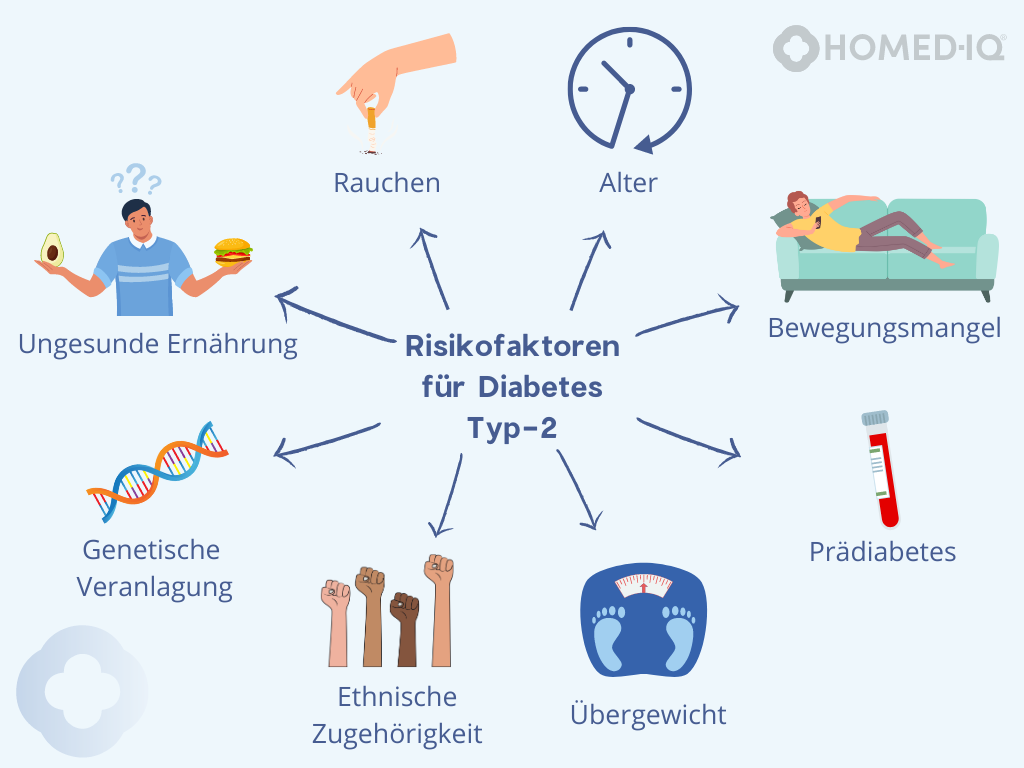
Quelle: eigene Darstellung angelehnt an NIDDK, 2022
Wollen Sie Ihre Risikofaktoren besser überwachen?
Homed-IQ bietet neben dem Blutzuckertest auch die Möglichkeit, bestimmte Risikofaktoren bequem von zu Hause aus zu testen. Mit dem Gewichtsmanagement-Test können Sie Gesundheitsindikatoren überprüfen, die in engem Zusammenhang mit Ernährung, Gewicht und Lebensstil stehen. Dieser Test kann Ihnen helfen, fundierte Entscheidungen zu treffen und einen gesünderen Lebensstil zu führen, um Ihr Risiko für Diabetes und andere chronische Erkrankungen zu senken. Diabetes erhöht das Risiko für Herz-Kreislauf-Erkrankungen (wie Arteriosklerose), da hohe Blutzuckerwerte die Blutgefäße schädigen können. Mit dem Herzgesundheits-Test können Sie Auffälligkeiten frühzeitig aufdecken. Schauen Sie in unserem Blog “7 Tipps um Typ 2 Diabetes effektiv vorzubeugen” vorbei, für weitere Informationen.
-

Blutzuckertest (HbA1c)
€45,00 -

Herzgesundheits-Test
€55,00 -

Gewichtsmanagement Test
€65,00
Mythos 5:
Menschen mit Diabetes sollten körperliche Anstrengung vermeiden.
Ganz im Gegenteil – für Menschen mit Diabetes Typ 1 und Typ 2 ist körperliche Aktivität wichtig und wird empfohlen. Körperliche Aktivität bietet zahlreiche Vorteile für Menschen mit Diabetes, darunter eine verbesserte Blutzuckerkontrolle und erhöhte Insulinempfindlichkeit, da Bewegung den Zellen hilft, Insulin effektiver zu nutzen und der Insulinresistenz entgegenzuwirken. Regelmäßige Bewegung reduziert zudem das Risiko für diabetesbedingte Komplikationen, einschließlich Herz-Kreislauf-Erkrankungen, und unterstützt ein gesundes Gewichtsmanagement, was sich positiv auf die Blutzuckerregulation und die allgemeine Gesundheit auswirkt. Darüber hinaus trägt Sport zur Stresssenkung bei, da er die Ausschüttung von Stresshormonen wie Cortisol reduziert, die den Blutzuckerspiegel negativ beeinflussen können (Cleveland Clinic, 2023; Harvard Health, 2023).
Trotz dieser Vorteile ist jedoch Vorsicht geboten: Menschen mit Diabetes sollten ihren Blutzucker vor, während und nach dem Sport überprüfen, um eine Unterzuckerung zu vermeiden. Die richtige Auswahl der Nahrung ist dabei entscheidend. Es ist ratsam, vor Beginn eines neuen Trainingsplans mit einem Arzt oder einer Ärztin zu sprechen. Wenn Sie mehr über die Auswirkungen des Lebensstils auf Diabetes erfahren möchten, besuchen Sie unseren Blogartikel “Effektives Diabetes-Management: Wie Lebensstil und Tagesablauf den Blutzucker positiv beeinflussen”.
Mythos 6:
Diabetiker dürfen keine Kohlenhydrate essen.
Diabetiker dürfen Kohlenhydrate essen, doch es ist entscheidend, welche Art von Kohlenhydraten und in welchen Mengen sie verzehrt werden. Kohlenhydrate gehören neben Eiweißen (Proteinen) und Fetten zu den Hauptnährstoffgruppen und sind ein wichtiger Bestandteil einer ausgewogenen Ernährung. Das Problem liegt oft darin, dass nicht klar ist, dass es verschiedene Arten von Kohlenhydraten gibt und wie sie sich hinsichtlich ihres Einflusses auf den Blutzuckerspiegel unterscheiden.
| Einfache Kohlenhydrate | Komplexe Kohlenhydrate |
| Diese bestehen aus einfachen Zuckermolekülen, die schnell abgebaut und vom Körper aufgenommen werden. Infolgedessen steigt der Blutzuckerspiegel schnell an, und es wird vermehrt Insulin ausgeschüttet. Dies kann zu schnellen Blutzuckerspitzen führen, was für Diabetiker problematisch sein kann, da es unkontrollierte Schwankungen des Blutzuckerspiegels verursacht. Häufiger Verzehr solcher Lebensmittel kann zudem zur Insulinresistenz beitragen. | Diese haben eine komplexere chemische Struktur und benötigen länger, um vom Körper abgebaut zu werden. Sie führen zu einem gleichmäßigeren Anstieg des Blutzuckerspiegels, was für Diabetiker vorteilhaft ist, da es hilft, den Blutzuckerspiegel stabil zu halten. |
Die folgende Abbildung zeigt die empfohlenen ( mit komplexen Kohlenhydraten) und nicht empfohlenen ( mit einfachen Kohlenhydraten) Lebensmittel für Menschen mit Diabetes:

Quelle: Mayo Clinic, 2024
Studien haben gezeigt, dass Mahlzeiten, die Kohlenhydrate mit Proteinen kombinieren, die Blutzuckerwerte stabiler halten, da die Aufnahme der Kohlenhydrate verlangsamt wird (Basturk et al., 2021). Der glykämische Index (GI), der angibt, wie schnell verschiedene Kohlenhydrate den Blutzuckerspiegel ansteigen lassen, kann beim Verzehr von Kohlenhydraten hilfreich sein. Lebensmittel mit einem niedrigen GI sind für Diabetiker günstiger, da sie den Blutzuckerspiegel langsamer und gleichmäßiger ansteigen lassen (MedlinePlus, 2022).
Mythos 7:
Alle Diabetiker müssen Insulin spritzen.
Diese Aussage trifft nicht immer zu.
Ob Insulin notwendig ist, hängt von der Art des Diabetes und dem Schweregrad der Erkrankung ab. Bei Typ-1-Diabetes ist Insulin unverzichtbar, da der Körper kein eigenes Insulin produziert. Tägliche Insulininjektionen oder eine Insulinpumpe sind hier die Hauptbehandlung.
Bei Typ-2-Diabetes hingegen kann anfangs oft auf Insulin verzichtet werden, und viele Menschen mit Typ-2-Diabetes können ihre Krankheit im Frühstadium durch eine gesunde Ernährung, mehr Bewegung und Gewichtsabnahme kontrollieren. Sollte dies nicht der Fall sein, können auch Medikamente notwendig sein. Metformin ist das am häufigsten eingesetzte Medikament bei Typ-2-Diabetes, da es die Insulinresistenz verbessert, so dass das vom Körper produzierte Insulin besser wirkt. Wenn orale Medikamente wie Metformin nicht mehr ausreichen, wird häufig zusätzlich zur Metformin-Therapie Insulin verschrieben, wenn der Blutzuckerspiegel anhaltend hoch bleibt. Während Insulin bei Typ-1-Diabetes grundsätzlich notwendig ist, ist die Insulingabe bei Typ-2-Diabetes nicht zwangsläufig erforderlich und sollte, wenn möglich, vermieden werden, indem andere Behandlungsmöglichkeiten ausgeschöpft werden (British Diabetic Association, 2023).
Mythos 8:
Typ 2 Diabetes kann komplett geheilt werden, wenn man abnimmt und gesund lebt.
Die Aussage, dass Typ-2-Diabetes „vollständig geheilt“ werden kann, ist irreführend, da Heilung in der Medizin bedeutet, dass eine Krankheit dauerhaft verschwindet. Ein diagnostizierter Typ-2-Diabetes kann nicht “geheilt” werden, aber er kann in Remission gehen (British Diabetic Association, 2024).
Remission bedeutet, dass der Blutzuckerspiegel für mindestens drei Monate ohne blutzuckersenkende Medikamente unter dem diabetischen Grenzwert bleibt. Eine Remission bei Typ-2-Diabetes ist jedoch selten und hängt von mehreren Faktoren ab, wie einer kürzeren Diabetesdauer (Diagnose vor weniger als zwei Jahren), niedrigeren HbA1c-Werten, einem deutlichen Gewichtsverlust (≥10 %) und dem geringen oder fehlenden Einsatz von blutzuckersenkenden Medikamenten zu Beginn der Behandlung (Holman et al., 2022). Der HbA1c-Wert gibt den durchschnittlichen Blutzuckerspiegel der letzten drei Monate an und ist ein wichtiger Indikator für Blutzuckerveränderungen. Allerdings bedeutet Remission nicht, dass die Diabeteserkrankung dauerhaft verschwunden ist. Sie kann jederzeit wieder auftreten, insbesondere wenn die notwendigen Lebensstiländerungen nicht konsequent beibehalten und Kontrolluntersuchungen vernachlässigt werden (British Diabetic Association, 2024).
Bei Prädiabetes, einer Vorstufe von Typ-2-Diabetes, bei der der Blutzuckerspiegel höher als normal, aber noch nicht im diabetischen Bereich liegt, haben Studien gezeigt, dass Betroffene, die ihren Lebensstil dauerhaft anpassen, ihr Risiko, an Typ-2-Diabetes zu erkranken, um etwa 58 % senken können (Ricci et al., 2023). Ein gesunder Lebensstil und regelmäßige Tests der Blutzuckerwerte sind daher entscheidend, um Typ-2-Diabetes vorzubeugen und frühzeitig zu erkennen.
Zusammenfassung
Es gibt viele Mythen über Diabetes, die Missverständnisse verursachen und es schwieriger machen, mit der Krankheit umzugehen. Dadurch kann es passieren, dass Betroffene ihre Gesundheit nicht richtig managen oder vorbeugende Maßnahmen vernachlässigen. Ein gutes Verständnis der Fakten ist wichtig, um Typ-1- und Typ-2-Diabetes richtig zu behandeln und frühzeitig vorzubeugen. Ein gesunder Lebensstil, regelmäßige Untersuchungen und fundierte Aufklärung sind der Schlüssel zu einem effektiven Umgang mit Diabetes.
Referenzen
Can Too Much Sugar Cause Diabetes? (2024, January 11). Cleveland Clinic Health Essentials. Retrieved August 16, 2024, from https://health.clevelandclinic.org/can-you-get-diabetes-from-eating-too-much-sugar
Carbohydrates: What They Are, Function & Types. (n.d.). Cleveland Clinic. Retrieved September 2, 2024, from https://my.clevelandclinic.org/health/articles/15416-carbohydrates
Diabetes diet: Create your healthy-eating plan. (n.d.). Mayo Clinic. Retrieved September 2, 2024, from https://www.mayoclinic.org/diseases-conditions/diabetes/in-depth/diabetes-diet/art-20044295
Diabetes mellitus. (n.d.). BZgA. Retrieved August 15, 2024, from https://www.bzga.de/was-wir-tun/diabetes-mellitus/
Diabetes myths and facts. (2023, May 12). MedlinePlus. Retrieved August 16, 2024, from https://medlineplus.gov/ency/patientinstructions/000964.htm
Evaluation of the Effect of Macronutrients Combination on Blood Sugar Levels in Healthy Individuals. (n.d.). NCBI. Retrieved September 2, 2024, from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7956086/
Fernando, I., & Raman, R. (n.d.). Does Eating Too Much Sugar Cause Diabetes? Healthline. Retrieved August 16, 2024, from https://www.healthline.com/nutrition/does-sugar-cause-diabetes
Glycemic index and diabetes. (2022, November 3). MedlinePlus. Retrieved September 2, 2024, from https://medlineplus.gov/ency/patientinstructions/000941.htm
Gujral, U. P. (2019, November 12). Diabetes in Normal-Weight Individuals: High Susceptibility in Nonwhite Populations. NCBI. Retrieved August 16, 2024, from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6868465/
Holman, N., & et al. (2022). Incidence and Characteristics of Remission of Type 2 Diabetes in England: A Cohort Study Using the National Diabetes Audit. Diabetes Care, 45(5), 1151-1161. https://diabetesjournals.org/care/article/45/5/1151/144853/Incidence-and-Characteristics-of-Remission-of-Type
The importance of exercise when you have diabetes. (2023, August 2). Harvard Health. Retrieved August 16, 2024, from https://www.health.harvard.edu/staying-healthy/the-importance-of-exercise-when-you-have-diabetes
National Diabetes Statistics Report | Diabetes. (2024, May 15). CDC. Retrieved September 2, 2024, from https://www.cdc.gov/diabetes/php/data-research/index.html
Obesity and Type 2 Diabetes – StatPearls. (2023, June 19). NCBI. Retrieved August 16, 2024, from https://www.ncbi.nlm.nih.gov/books/NBK592412/
Remission of type 2 diabetes: A critical appraisal. (2023, March 14). NCBI. Retrieved September 4, 2024, from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10107406/
Risk Factors for Type 2 Diabetes – NIDDK. (n.d.). National Institute of Diabetes and Digestive and Kidney Diseases. Retrieved August 16, 2024, from https://www.niddk.nih.gov/health-information/diabetes/overview/risk-factors-type-2-diabetes
Type 1 Diabetes: Causes, Symptoms, Complications & Treatment. (n.d.). Cleveland Clinic. Retrieved August 16, 2024, from https://my.clevelandclinic.org/health/diseases/21500-type-1-diabetesType 1 diabetes treatments. (2023, June 8). Diabetes UK. Retrieved August 16, 2024, from https://www.diabetes.org.uk/diabetes-the-basics/types-of-diabetes/type-1/treatments







